Leczenie periodontologiczne powinno być starannie zaplanowane i podzielone na etapy. Najważniejszą fazą leczenia, najbardziej przewidywalną jest skuteczna eliminacja płytki nazębnej, jak również eliminacja miejscowych czynników sprzyjających akumulacji płytki. Przed rozpoczęciem leczenia przyczynowego należy pacjenta przygotować. Chodzi o ogólnomedyczne przygotowanie pacjenta, ocenę wpływu na przyzębie leków przyjmowanych przez pacjenta, konsultacje kardiologiczne, diabetologiczne, itp. Ważna jest rezygnacja z palenia tytoniu. Pacjenci paradontologiczni często są zaniedbani, dolegliwości mają przewlekły charakter, objawy choroby zapalnej przyzębia powoli nasilają się. Bardzo często decydującym powodem zgłoszenia się do lekarza jest ostry stan zapalny, ropień przyzębny, ból. Na tym etapie najważniejsze jest szybkie ograniczenie bólu, kontrola infekcji często przy użyciu antyseptyków, ewakuacji treści ropnej, antybiotykoterapii, oraz poprawy higieny.
Do fazy przyczynowej leczenia zaliczamy:
Podstawą niechirurgicznego leczenia paradontozy pozostają procedury mające na celu zminimalizowanie wpływu płytki nazębnej na przyzębie i ograniczenie stanu zapalnego tkanek przyzębia. Należą tutaj również działania ze stomatologii ogólnej, chodzi tutaj o wyeliminowanie miejsc zalegania płytki nazębnej jak wymiana starych, nieszczelnych, nawisających wypełnień, powtórne leczenie endodontyczne, wymiana nawisających koron, czy wreszcie wykonanie nowych prac protetycznych zgodnie z zasadami prewencji parodontologicznej. Za najważniejsze w przyczynowej fazie leczenia uważane jest mechaniczne rozbicie struktury biofilmu bakteryjnego, a tym samym redukcja ilości bakterii periopatogennych występujących w kieszonkach dziąsłowych. Powierzchnia kamienia nazębnego jest szorstka, drażni więc delikatną tkankę dziąsła, ale nie to jest najważniejsze. Na szorstkiej powierzchni kamienia dochodzi do zwiększonego odkładania płytki nazębnej, a za rozwój zapalenia przyzębia odpowiadają przede wszystkim bakterie periopatogenne biofilmu poddziąsłowego. Zabiegi usuwania kamienia nazębnego, wygładzanie powierzchni korzeni, oraz usunięcie bakterii z powierzchni korzenia są więc decydujące o powodzeniu terapii. Pozwoli to na odtworzenie prawidłowej flory bakteriologicznej, niezbędnej do gojenia uszkodzonych tkanek przyzębia. Do skalingu używamy skalerów dźwiękowych, ultradźwiękowych, oraz narzędzi ręcznych. W ostatnim czasie na popularności zyskuje nowa metoda: piaskowanie poddziąsłowe. Uważa się, że piaskowanie poddziasłowe wykonywane raz na trzy miesiące jest równie skuteczne jak skalingi utradźwiękowe i ręczne. Czas potrzebny do usunięcia kamienia nazębnego jest zależny od stanu zaawansowania choroby w jakim pacjent się zgłasza, od stanu indywidualnej higieny oraz od ilości złogów nazębnych. Duży wpływ ma zręczność manualna i doświadczenie higienistki. Osoba która wykonuje takie zabiegi codziennie ma większą wprawę, od osoby wykonującej je sporadycznie, np. kilka razy w miesiącu. Niektórzy pacjenci są specjalnie przygotowywani do zabiegu skalingu, np. pacjenci z przeszczepioną zastawką w sercu. Wszyscy pacjenci przed i po zabiegach skalingu wykonują dodatkowo antyseptyczne płukanki jamy ustnej. Przyjmuje się, że na skaling jednego łuku zębowego trzeba poświecić około 60 minut. Jeżeli porównamy to z przeciętnym czasem trwania skalingu u stomatologa rodzinnego – pacjenci podają około 10 - 20 minut na oba łuki zębowe, w dodatku bez znieczulenia pola zabiegowego widać, ze skaling w gabinecie paradontologicznym jest znacznie dokładniejszy. Higienistka i lekarz muszą niekiedy poświęcić więcej czasu na usunięcie złogów kamienia nazębnego. Najtrudniej usuwa się kamień poddziąsłowy, zwłaszcza z głębokich kieszonek przyzębnych. Jeżeli pacjent jest zaniedbany wówczas dziąsła podczas zabiegu silnie krwawią, co dodatkowo utrudnia precyzyjną pracę i zwiększa ryzyko uszkodzenia delikatnych tkanek miękkich. W takich przypadkach wskazana jest szczególna ostrożność i dlatego należy kontynuować zabieg skalingu tego samego łuku zębowego na następnej wizycie. Dane statystyczne mówią, że po pierwszym skalingu kieszonek o głębokości 4 mm pozostaje na powierzchni korzenia nawet 19% kamienia poddziąsłowego, a przy skalingu kieszonek powyżej 5 mm może pozostać 43% kamienia poddziąsłowego. Powierzchnie korzenia są wypukłe, ale czasami są też wklęsłe, co utrudnia wykonywanie skalingu. Z przyczyn anatomicznych utrudnione jest dokładne usuwanie kamienia poddziąsłowego z furkacji zębów wielokorzeniowych. Furkacje (inaczej rozwidlenia korzeni) to takie miejsca, gdzie pień korzenia dzieli się na stożki korzeniowe. W zależności od kształtu korzeni, odległości i kątów zawartych pomiędzy korzeniami oraz kształtu ubytku kości w przestrzeni furkacyjnej możemy usunąć większą, lub mniejszą ilość kamienia nazębnego. I tak po skalingu wykonanym ręcznie za pomocą kiret w furkacjach pozostaje nawet około 55% kamienia. Dodatkowo skaling furkacji utrudnia występowanie anomalii anatomicznych w rodzaju pereł szkliwnych, czy projekcji szkliwa na powierzchni korzenia.
Usuwanie złogów nazębnych, wraz z rozbijaniem biofilmu jest skuteczne u ogromnej większości pacjentów z zapaleniem przyzębia, ale leczenie niechirurgiczne (zabiegi higienizacyjne, skalingi ręczne i maszynowe, piaskowanie poddziąsłowe) jest stosunkowo mało skuteczne u zębów z zajętymi furkacjami korzeniowymi zębów wielokorzeniowych. Literatura podaje, że w przeciągu roku po rozpoczęciu leczenia dochodzi do pogorszenia statusu periodontologicznego zajętych furkacji zębów wielokorzeniowych u ponad 30% osób leczonych wyłącznie metodami zachowawczymi (skalingi i piaskowanie). Natomiast po zastosowaniu zabiegów sterowanej regeneracji kości tylko u 1% przypadków dochodzi do pogorszenia statusu periodontologicznego. Pacjenci muszą mieć jednak świadomość, że tylko spełnienie celów leczenia fazy przyczynowej (niechirurgiczna faza leczenia) daje szansę na przejście do następnej fazy: mikrochirurgicznej regeneracji uszkodzonych tkanek przyzębia.
Usuwanie złogów nazębnych, wraz z rozbijaniem biofilmu jest skuteczne u ogromnej większości pacjentów z zapaleniem przyzębia, ale leczenie niechirurgiczne (zabiegi higienizacyjne, skalingi ręczne i maszynowe, piaskowanie poddziąsłowe) jest stosunkowo mało skuteczne u zębów z zajętymi furkacjami korzeniowymi zębów wielokorzeniowych. Literatura podaje, że w przeciągu roku po rozpoczęciu leczenia dochodzi do pogorszenia statusu periodontologicznego zajętych furkacji zębów wielokorzeniowych u ponad 30% osób leczonych wyłącznie metodami zachowawczymi (skalingi i piaskowanie). Natomiast po zastosowaniu zabiegów sterowanej regeneracji kości tylko u 1% przypadków dochodzi do pogorszenia statusu periodontologicznego. Pacjenci muszą mieć jednak świadomość, że tylko spełnienie celów leczenia fazy przyczynowej (niechirurgiczna faza leczenia) daje szansę na przejście do następnej fazy: mikrochirurgicznej regeneracji uszkodzonych tkanek przyzębia.
Cele fazy higienizacyjnej:
Po prawidłowo przeprowadzonej fazie higienizacyjnej pozostaną jedynie pojedyncze miejsca wymagające terapii chirurgicznej. Taki wynik jest satysfakcjonujący dla pacjenta i dla lekarza. W korekcyjnej fazie leczenia korygujemy / zmniejszamy następstwa, jakie wywołała choroba przyzębia. Zdecydowana większość przypadków paradontozy może być jednak leczona metodami niechirurgicznymi, zwłaszcza wtedy gdy pacjent zgłasza się do leczenia w początkowym stadium choroby.
Czy mamy możliwości całkowitego i nieodwracalnego usunięcia bakterii periopatogennych z jamy ustnej pacjenta, innymi słowy czy można wyleczyć paradontozę raz na zawsze? Niestety nie, dodatkowo trzeba podkreślić, że nie możemy traktować paradontozy tak jak innych chorób zakaźnych. Wynika to z faktu, że bakterie periopatogenne są częścią olbrzymiego środowiska bakterii bytującyh w jamie ustnej. Najbardziej szkodliwe bakterie beztlenowe, G – występują również w zatokach obocznych nosa, kryptach migdałków, brodawkach języka, obecne są w ślinie itp. Niektóre bakterie penetrują nawet do nabłonka kieszonek dziąsłowych. Jak widać nie mamy możliwości wyjałowienia jamy ustnej oraz kieszonek dziąsłowych, bakterie zawsze będą tam obecne.
Niektóre choroby zakaźne można wyleczyć, np. gruźlicę a po zakończeniu leczenia pacjent będzie już zdrowy. Po wykonaniu fazy higienizacyjnej w leczeniu paradontozy pacjent ciągle będzie nosicielem bakterii periopatogennych, pomimo tego, że nie będą występowały kliniczne objawy choroby. Dodatkowo może dojść do przekazania bakterii periopatogennych różnymi drogami, np. wewnątrzrodzinnie. Do nawrotu choroby, lub nasilenia objawów zapalnych wystarczy więc zaistnienie sprzyjających okoliczności, np. spadek odporności organizmu, nawrót do nałogu palenia, obniżenie poziomu higieny, czy wreszcie zmiany w układzie hormonalnym, albo wystąpienia współistniejącej choroby np. angina.
Czy mamy możliwości całkowitego i nieodwracalnego usunięcia bakterii periopatogennych z jamy ustnej pacjenta, innymi słowy czy można wyleczyć paradontozę raz na zawsze? Niestety nie, dodatkowo trzeba podkreślić, że nie możemy traktować paradontozy tak jak innych chorób zakaźnych. Wynika to z faktu, że bakterie periopatogenne są częścią olbrzymiego środowiska bakterii bytującyh w jamie ustnej. Najbardziej szkodliwe bakterie beztlenowe, G – występują również w zatokach obocznych nosa, kryptach migdałków, brodawkach języka, obecne są w ślinie itp. Niektóre bakterie penetrują nawet do nabłonka kieszonek dziąsłowych. Jak widać nie mamy możliwości wyjałowienia jamy ustnej oraz kieszonek dziąsłowych, bakterie zawsze będą tam obecne.
Niektóre choroby zakaźne można wyleczyć, np. gruźlicę a po zakończeniu leczenia pacjent będzie już zdrowy. Po wykonaniu fazy higienizacyjnej w leczeniu paradontozy pacjent ciągle będzie nosicielem bakterii periopatogennych, pomimo tego, że nie będą występowały kliniczne objawy choroby. Dodatkowo może dojść do przekazania bakterii periopatogennych różnymi drogami, np. wewnątrzrodzinnie. Do nawrotu choroby, lub nasilenia objawów zapalnych wystarczy więc zaistnienie sprzyjających okoliczności, np. spadek odporności organizmu, nawrót do nałogu palenia, obniżenie poziomu higieny, czy wreszcie zmiany w układzie hormonalnym, albo wystąpienia współistniejącej choroby np. angina.

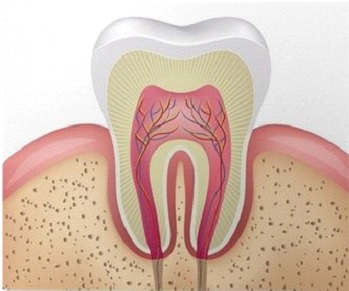
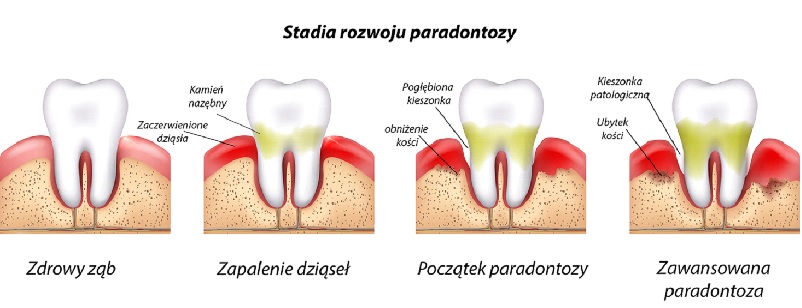
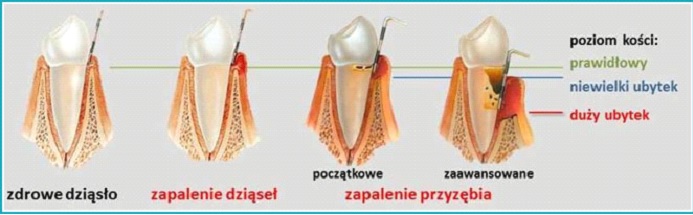
 Zależności pomiędzy paradontozą, paleniem papierosów i implantologią: W krajach o wysokiej kulturze higieny jamy obserwuje się znaczący spadek zapadalności na próchnicę, dzięki prowadzonej na szeroką skalę profilaktyce w jej zwalczaniu. Jednak paradontoza, mimo, iż niemal równie powszechna i niebezpieczna dla zębów, jest często lekceważona. Musimy pamiętać, że ze względu na częstość występowania, choroby przyzębia (podobnie jak próchnica) są zaliczane do chorób społecznych. W Polsce szacunkowo aż ok. 40% dzieci i młodzieży oraz prawdopodobnie ok. 40-50% dorosłych cierpi na paradontopatie, czyli różnego typu problemy z tkankami przyzębia. Czasami ludzie z paradontozą nawet nie zdają sobie sprawy, co im dolega. Zwłaszcza niebezpieczna sytuacja jest u palaczy tytoniu. Należy podkreślić, że szkodliwość palenia jest bardzo dobrze udokumentowana, zarówno w paradontologii, jak również w implantologii. Należy o tym wspomnieć, ponieważ pacjenci mają czasami wyobrażenia, że należy wyrwać ruszający się ząb i jak najszybciej w to miejsce wkręcić implant. Pacjenci dość rzadko zdają sobie sprawę z faktu, że sztuczny ząb osadzony na implancie będzie mniej odporny na działanie czynników szkodliwych związanych z paleniem tytoniu, brakami higienicznymi, czy paradontozą niż własny ząb. W uproszczeniu można powiedzieć, że perimplantitis jest jednostką chorobową bliźniaczo podobną do periodontitis. W obu jednostkach chorobowych są podobne czynniki ryzyka oraz podobny schemat leczenia. Leczenie implantologiczne, jakkolwiek kosztowne wymaga rozważenia, czy u palacza mamy szansę na długotrwałe pozytywne wyniki. Niepowodzenia implantologiczne występują u 40% palaczy, w 12% u osób które rzuciły palenie, w około 40% dotyczą innych czynników np. złej higieny, chorób ogólnoustrojowych i tylko w 6% dotyczą osób niepalących.
Zależności pomiędzy paradontozą, paleniem papierosów i implantologią: W krajach o wysokiej kulturze higieny jamy obserwuje się znaczący spadek zapadalności na próchnicę, dzięki prowadzonej na szeroką skalę profilaktyce w jej zwalczaniu. Jednak paradontoza, mimo, iż niemal równie powszechna i niebezpieczna dla zębów, jest często lekceważona. Musimy pamiętać, że ze względu na częstość występowania, choroby przyzębia (podobnie jak próchnica) są zaliczane do chorób społecznych. W Polsce szacunkowo aż ok. 40% dzieci i młodzieży oraz prawdopodobnie ok. 40-50% dorosłych cierpi na paradontopatie, czyli różnego typu problemy z tkankami przyzębia. Czasami ludzie z paradontozą nawet nie zdają sobie sprawy, co im dolega. Zwłaszcza niebezpieczna sytuacja jest u palaczy tytoniu. Należy podkreślić, że szkodliwość palenia jest bardzo dobrze udokumentowana, zarówno w paradontologii, jak również w implantologii. Należy o tym wspomnieć, ponieważ pacjenci mają czasami wyobrażenia, że należy wyrwać ruszający się ząb i jak najszybciej w to miejsce wkręcić implant. Pacjenci dość rzadko zdają sobie sprawę z faktu, że sztuczny ząb osadzony na implancie będzie mniej odporny na działanie czynników szkodliwych związanych z paleniem tytoniu, brakami higienicznymi, czy paradontozą niż własny ząb. W uproszczeniu można powiedzieć, że perimplantitis jest jednostką chorobową bliźniaczo podobną do periodontitis. W obu jednostkach chorobowych są podobne czynniki ryzyka oraz podobny schemat leczenia. Leczenie implantologiczne, jakkolwiek kosztowne wymaga rozważenia, czy u palacza mamy szansę na długotrwałe pozytywne wyniki. Niepowodzenia implantologiczne występują u 40% palaczy, w 12% u osób które rzuciły palenie, w około 40% dotyczą innych czynników np. złej higieny, chorób ogólnoustrojowych i tylko w 6% dotyczą osób niepalących.